Bilan de deux années d’évaluation des tests d’auriculomédecine décrits par Paul Nogier (versus détection électrique)
Etude menée par Yves Rouxeville, Marc LeBel, Yunsan Meas, Dalila Trabelsi, Samy Ghattas. Publiée dans la Revue ICAMAR n°1 (octobre 2010)
Sur deux ans, 1.282 points ont été détectés chez 423 sujets, à l’aide des tests dits d’auriculo-médecine, décrits par Paul Nogier. Ils ont été contrôlés par détection électrique. Les lois statistiques montrent que les informations détectées par le signal dit du RAC-VAS ne relèvent pas du hasard, sans être pour autant infaillibles.
Mots-clés : Paul Nogier - auriculomédecine - RAC- impédance électrique.
This study extended over 2 years during which 1,282 points were detected in 423 subjects by use of Auriculomedicine tests as described by Dr Paul Nogier. The resulting findings were double-checked by electrical differential detection. Statistical laws demonstrate that the data detected by use of the VAS (Vascular Autonomic Signal or Nogier’s Pulse), though not infallibly accurate, are not random.
Keywords : Paul Nogier - auriculomedicine - VAS - electrical impedance.
1.1 - Rappel sur le RAC-VAS
Les pouls chinois sont une donnée majeure de l’examen clinique traditionnel en acupuncture. Il s’agit d’une mesure statique : « Pendant le moment de l’examen, au repos, les pouls chinois sont constants, et ils donnent une formule qui caractérise l’équilibre yin et yang de la personne. » [1]. Par contre, le RAC-VAS décrit par Paul Nogier, est un aspect dynamique du pouls du malade. « Le V.A.S. (ou R.A.C.), lui, est une modification passagère du pouls qui varie avec les stimulations à l’oreille ou à la peau » [1].
Le RAC-VAS (R.A.C. en français, V.A.S. en anglais) est une perception clinique, pouvant être perçue pendant plusieurs pulsations à la suite d’un stimulus appliqué sur la peau de l’oreille ou du corps. Il est dit positif si le pouls est ressenti plus fort, plus tendu ou plus rapide. Il est dit négatif si le pouls est ressenti plus faible, plus mou ou plus lent.
1.2 - Rappel sur les mesures d’impédance
L’impédance est définie comme la résistance au passage d’un courant électrique dans la peau. Milieu complexe, la peau ne présente pas une résistance ohmique simple : un tissu n’est pas assimilable à un modèle électrique simple (le modèle présente l’inductance comme dans un fil bobiné et des effets capacitifs comme dans un condensateur).
En pratique, on fait circuler un très faible courant continu, de 5 µA., entre une électrode ponctuelle (appliquée sur la peau de l’oreille) et une électrode plus large (masse tenue à la main par le même sujet). Cette détection est dite différentielle, car la mesure des points d’oreille est la différence entre deux mesures : l’impédance du point (surface d’1 mm²), et l’impédance de son environnement immédiat (un cercle de 2 mm de rayon).
Ces mesures instrumentales donnent une valeur physique. Elles permettent de noter qu’un point, ayant une anomalie physique, n’est pas une lubie. C’est ainsi que ce procédé de détection est devenue la référence en auriculothérapie [2].
Au plan international, il est admis que les points d’oreille détectés en forte baisse d’impédance (au niveau du point zéro) sont des points pathologiques. Dans les années 70, un appareil, le Punctoscope ®, permettait aussi des mesures de hausse d’impédance [3]. Il est regrettable que les mesures en hausse d’impédance aient été occultées en France pendant une trentaine d’années. Malgré leur intérêt, elles ne figureront pas dans cette publication, car elles font encore débat.
1.3 - Les tests dits d’auriculomédecine décrits par Paul Nogier
Dans les années 70 à 90, Paul Nogier a noté et décrit les effets de divers stimuli appliqués sur l’auricule [4,5]. Cette discipline a été (mal) nommée auriculo-médecine. À la suite de Paul Nogier, nous avons tenté de montrer l’intérêt de chaque test [6,7].
Cet article est consacré à l’étude de plusieurs de ces tests couramment utilisés pour la détection de points d’oreille : les résultats cliniques liés à ces divers tests utilisés depuis 20 à 30 ans, justifient leur choix. Le bilan de leur évaluation déterminera la poursuite des tests les plus performants, dans notre enseignement comme dans notre pratique.
Nous avons choisi la seule évaluation indirecte débutée il y a deux ans : le contrôle de l’impédance des points découverts par différents tests d’auriculo-médecine [8-10]. Les premiers essais de validation faits sur ce modèle avaient été effectués le 11 novembre 1996 : tests d’auriculo-médecine versus Agiscop, puis le procédé Acus du Pr. Timochevski, avec des résultats encourageants [6].
Nos études tentent d’apporter des réponses à quatre questions essentielles. Quels tests recrutent un fort pourcentage de points en forte baisse d’impédance ? Quels tests sont les plus fiables, en terme de forte baisse d’impédance ? Quels tests peuvent être pratiqués en clientèle ? Quels tests peuvent être légitimement enseignés ?
Cette démarche permettra d’éliminer les idées reçues. Elle permettra également de remettre en cause le support prétendu scientifique présenté en argument pour chaque test. En corollaire, les tests peu fiables iront au musée, et les hypothèses de travail erronées seront mises à la trappe !
Les tests suivants ont été évalués :
- L’éclairage de l’oreille par la lumière blanche, avec emploi de la lampe à éclairage progressif de Heine (dite L.E.P.) au maximum [2,4-9]. C’est un test général.
- L’approche de l’oreille par l’extrémité blanche du bâtonnet détecteur noir-blanc [2,4-9]. C’est un test général.
- L’approche de l’oreille par l’extrémité noire du bâtonnet détecteur noir-blanc, conjuguée à l’éclairage ponctuel par la couleur bleu 44 de Wratten Kodak [2,4-9]. C’est un test spécifique, dit de « fuite énergétique ».
- L’éclairage de l’oreille par la fréquence de battement obtenue par l’émission simultanée des deux fréquences non harmoniques 8,74 H (FH) et 3,75 Hz (FB) [2,5-7,9,10]. C’est un test spécifique, décrit en relation avec les deux hémi-corps.
- L’éclairage de l’oreille par les fréquences FH et FB émises isolément [2,5-7,9,10]. C’est un test spécifique, décrit en relation avec chaque hémi-corps.
- L’éclairage de l’oreille par les fréquences dites de Paul Nogier, codées A, B, C, D, E, F, G, fait en infrarouge à l’aide d’un dispositif du commerce. Ces fréquences sont des harmoniques (des multiples) s’étalant de 2,28 Hz à 146 Hz. On notera si l’éclairage d’un point d’oreille permet de retrouver soit la seule fréquence de base (figure 1) soit les sept fréquences [2,4-7]. Dans les deux cas, il s’agit de tests spécifiques.
- La recherche de points induits par un filtre chromatique, test nécessitant un minimum d’explications. Nous avons analysé 12 filtres chromatiques Wratten Kodak, dont le caractère dit toxique est supposé si la pose de ce filtre sur l’oreille droite ou gauche déclenche au moins quatre RAC-VAS [2,4-7]. Le filtre reconnu toxique est alors posé sur le bras du sujet, et l’on recherche à l’oreille un point induit, par la L.E.P. au maximum. Il s’agit de tests spécifiques.
- La recherche de points induits par un extrait alimentaire, à partir d’une batterie de sept aliments courants [4-7]. La démarche, à la recherche d’un aliment dit toxique, est strictement la même que pour la recherche de points induits par un filtre chromatique. Dans les deux cas, on aura noté au préalable les points d’oreille réagissant à l’éclairage par la L.E.P. au maximum. Ce point induit, différent des points découverts spontanément, n’est détectable que par cet artifice ! Il s’agit de tests spécifiques.
- L’éclairage de l’oreille avec une lumière polarisée simple, polarisée dans le grand axe de l’oreille (position dite « nuit »), polarisée dans l’axe perpendiculaire au grand axe (position dite « jour »), puis d’une lumière doublement polarisée (position dite « passage jour-nuit ») [4-7]. Il s’agit de tests généraux et spécifiques.
- L’éclairage ponctuel de l’oreille par des projections colorées de filtres Wratten Kodak [2,4-7]. Il s’agit de tests spécifiques, en rapport avec la signification proposée pour chaque couleur.
Il y a une dizaine d’années, Philippe Castera, à l’époque directeur de la commission Évaluation de la F.A.FOR.ME.C., estimait que la communauté médicale et la communauté scientifique étaient en attente d’une évaluation des tests d’auriculo-médecine.
En 2005, le Pr. Youenn Lajat, à l’époque Président du Conseil de coordination du D.I.U. d’Acupuncture, estimait que les tests d’auriculo-médecine devaient être enseignés au module d’auriculothérapie, et que ces tests devraient être évalués.
En octobre 2006, Marco Romoli écrivait à Yunsan Méas et Yves Rouxeville, en souhaitant intégrer l’évaluation de tests d’auriculo-médecine dans son prochain livre, « Auricular diagnosis », paru fin 2009 [11]. Les protocoles initiaux pour cette étude furent établis en 2007. L’évaluation a débuté en janvier 2008, pour se terminer fin février 2010.
Notre problématique était d’évaluer les points détectés à l’oreille par les tests proposés par Paul Nogier (reconnaissance manuelle). Le choix a porté sur une comparaison par reconnaissance instrumentale, en terme d’inductance au passage d’un courant continu.
3.1 - Recrutement des sujets
L’étude précise d’un sujet nécessite un temps d’examen se rajoutant au temps habituel de consultation. Les sujets recrutés ont été retenus sur la possibilité d’être inclus dans cette étude sans trop désorganiser le travail planifié pour les soins prévus pour les autres malades.
La recherche a porté sur des patients volontaires, tout venant, avant l’examen portant sur les motifs de consultation. Il n’a pas été fait de désinfection par l’alcool ni autre produit avant la détection, juste un nettoyage de l’oreille avec du coton sec.
L’étalonnage du détecteur a été fait par réglage sur la valeur de l’impédance du point zéro, niveau R reconnu comme correspondant à un point pathologique, à un stade lésionnel. Dans les diverses études effectuées, seule la face latérale de l’auricule a été examinée.
3.2 - L’ordre des mesures effectuées
Les mesures les plus subtiles ont été faites en premier, afin de ne pas modifier le point. La recherche de la douleur à la pression n’a pas été faite : risque de modification de la valeur électrique du point, décrit par le Dr Claudie Terral [12]. La recherche de l’impédance a été faite en dernier : risque de dérive par modification de la valeur électrique du point [12].
Pour éviter les artéfacts, la mesure du pouls n’a été prise en compte qu’à partir de quatre RAC-VAS.
3.3 - Contrôle de l’impédance de ces points
Un microprocesseur analyse la résistance au passage d’un courant continu de 5 µA. Il compare les deux mesures (point/masse et cercle/masse) [2].
Le contrôle d’impédance des points d’oreille se fera par détection électrique différentielle. Le dispositif utilisé en 2008 fut l’Agiscop DT [8, 11]. Pour les études effectuées en 2009 et 2010, nous avons choisi un nouveau dispositif, le Modulo 100 ® : la mesure visuelle complète et enrichit le signal sonore. Le praticien n’a plus à faire varier le potentiomètre pour savoir la valeur d’impédance du point : il voit sans toucher à rien. Les mesures sont donc plus fiables, bien que les deux dispositifs utilisent le même principe de mesure.
Ayant noté des valeurs d’impédance différences, entre le point zéro à l’oreille droite et le point zéro à l’oreille gauche chez le même sujet, nous avons tenu compte des niveaux de référence R au point zéro de l’oreille droite (Rd) et au point zéro de l’oreille gauche (Rg), pour les études faites à partir de l’automne 2009.
Les recherches d’impédance seront faites avec un positionnement correct de l’extrémité de détection : la pression doit être constante, les électrodes doivent être perpendiculaires à la peau et à demi enfoncées, soit 30 à 50 g/mm². Leur surface de contact doit être constante et complète. Il faut déplacer lentement le système de détection sur la peau, pour laisser au microprocesseur un temps suffisant pour les mesures et le calcul.
3.4 - La forte baisse d’impédance
Dans le cadre des études faites à partir de l’automne 2009 avec le Modulo 100, nous avons retenu comme niveau significatif de forte baisse d’impédance l’ensemble recouvrant le niveau de référence R plus les deux LED au dessus et les deux LED au dessous. Le niveau de référence Rd (zéro droit) n’est pas obligatoirement le niveau de référence Rg (zéro gauche).
Le total des tests effectués a recruté 1282 points chez 423 sujets (soit une moyenne de 3 points par sujet), dont 753 en forte baisse d’impédance (58,7 %).
4.1 - L’éclairage par une lumière blanche au maximum (Tableau I)
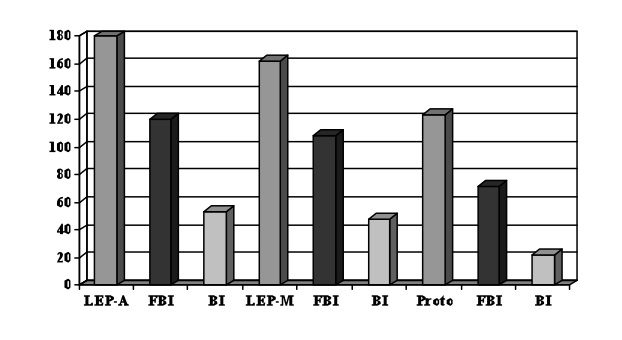
L’éclairage de l’oreille par la lampe à éclairage progressif (dite L.E.P. de Heine) au maximum, versus Agiscop DT, fut notre première étude [8, 9]. 186 points ont été recrutés chez 34 sujets (5,31 par sujet), dont 120 points en forte baisse d’impédance (64,5 %) [8, 9].
- Nous avons tenu à faire un essai comparatif : le même test face à un détecteur électrique différent, L.E.P. de Heine, versus Modulo 100. 54 points ont été recrutés chez 13 sujets (4,15 par sujet), dont 36 points en forte baisse d’impédance (66,6 %).
- L’éclairage de l’oreille par un prototype de lampe à éclairage progressif, versus Modulo 100. 123 points ont été recrutés chez 24 sujets (5,12 par sujet), dont 72 points en forte baisse d’impédance (58,5 %). L’éclairage par la L.E.P. de Heine était à incandescence, alors que le prototype émettait une lumière froide, Led bien différente.
4.2 - Les « tirs croisés » par l’approche du bâtonnet noir-blanc (Tableau II)
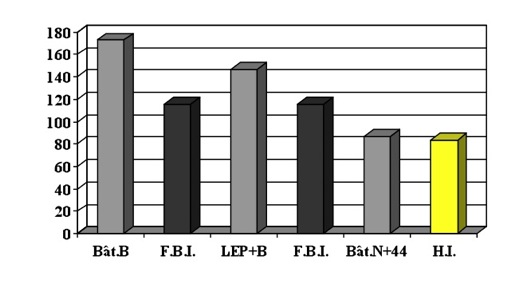
- L’approche de l’oreille par l’extrémité blanche du bâtonnet détecteur noir-blanc (test général), versus Agiscop DT, fut notre seconde étude. Portant chez 34 sujets, elle a recruté 173 points (5,09 par sujet), dont 116 points en forte baisse d’impédance (67 %).
- Les « tirs croisés », recrutent les points détectés à la fois par la L.E.P. et par la pointe blanche : 147 points pour ces 34 mêmes sujets (4,32 par sujet), dont 105 points en forte baisse d’impédance pour ces deux tests généraux (71,4%).
- L’approche de l’oreille par l’extrémité noire du bâtonnet détecteur noir-blanc, conjuguée à l’éclairage ponctuel par la couleur bleu 44 de Wratten Kodak, versus Agiscop DT, fut notre troisième étude. Ces autres « tirs croisés » sont un test spécifique ; ils ont recruté 29 points chez les 34 même sujets (0,85 par sujet), dont 28 points en forte hausse d’impédance (96,5 %).
4.3 - L’éclairage de l’oreille par les fréquences FH et/ou FB [9,10]
- La fréquence de battement (émission simultanée de FH et de FB), versus Modulo 100, recrute 64 points chez 24 sujets (2,66 par sujet), dont seulement 26 points en forte baisse d’impédance (40 %) pour ce test spécifique.
- Les fréquences FH et/ou FB émises isolément, versus Modulo 100, recrutent 93 points chez ces 24 sujets (3,87 par sujet), dont seulement 29 points en forte baisse d’impédance (31 %) pour ce test spécifique.
4.4 - L’éclairage de l’oreille par les fréquences de Paul Nogier (Tableau III)
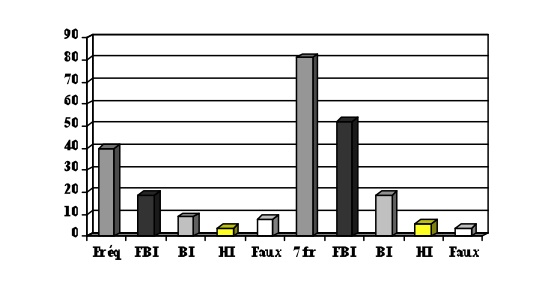
- La seule fréquence de base sur un point (une anomalie locale mineure), versus Modulo 100, a été notée sur 40 points chez 20 sujets (2 par sujet), dont seulement 19 points en forte baisse d’impédance (47,5 %) pour ce test spécifique.
- Les sept fréquences ont été retrouvées sur un point (dit « foyer »), versus Modulo 100, ont été notées sur 81 points chez ces 20 sujets (4,05 par sujet), dont 52 points en forte baisse d’impédance (64 % pour ce test spécifique).
4.5 - La recherche de points induits (Tableau IV)
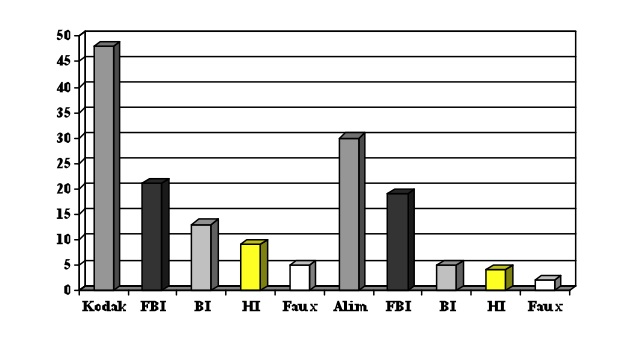
- Chez 25 sujets, on a recruté 48 points induits par un filtre chromatique (1,92 par sujet), dont seulement 21 points en forte baisse d’impédance (44 %) pour ce test spécifique.
- Chez ces 25 sujets, on a recruté 30 points induits par un extrait alimentaire, (1,2 par sujet), dont 19 points en forte baisse d’impédance (63,3 %) pour ce tests spécifique.
4.6 - L’éclairage de l’oreille par une lumière polarisée (Tableau V)
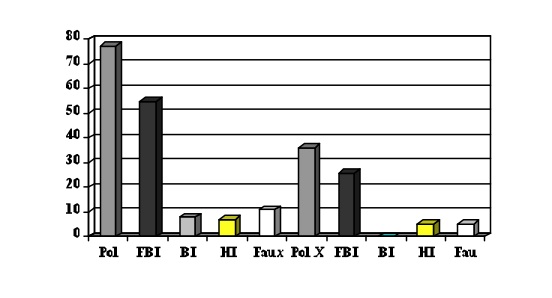
- L’éclairage de l’oreille avec une lumière polarisée unidirectionnelle, en position dite « nuit » et en position dite « jour », a recruté 77 points chez 20 sujets (3,85 par sujet), dont 55 points en forte baisse d’impédance (71,4 %) pour ce test à la fois général et spécifique.
- L’éclairage de l’oreille avec une lumière polarisée bidirectionnelle, en position dite « passage jour-nuit », a recruté 36 points chez ces 20 sujets (1,8 par sujet), dont 26 points en forte baisse d’impédance (72,2 %) pour ce test à la fois général et spécifique.
5.1 - Tenter de comprendre le RAC-VAS
Au plan international, il existe un accord pour expliquer le mécanisme du RAC-VAS. Ce phénomène subtil survenant après des stimuli, serait à inclure dans le champ des mécanismes d’adaptation au stress. Dans le cas précis, ce serait une micro-réaction en réponse à un micro- stress. Donc, tout se passe comme l’on percevait les réactions à un micro-déséquilibre passager.
La satisfaction des praticiens et de leurs patients pour cette discipline est une donnée à ne pas négliger. Nos positions de chercheurs, enseignants et praticiens nous incitent à comprendre, objectiver et expliquer les phénomènes interférant avec notre pratique. L’évaluation permet de faire la part de l’émotionnel et du subjectif.
Parmi les nombreux tests d’auriculo-médecine décrits par Paul Nogier [5], certains semblent farfelus mais donnent satisfactions aux praticiens qui les utilisent. Nous avons décidé de rejeter l’état d’esprit scientiste et pseudo-cartésien, de ne pas éliminer ces tests pour aller aux faits. De même, nous avons été déçus que les tentatives d’enregistrements du RAC-VAS [6], qui ne semblent pas avoir été reproduites ; d’autres tentatives n’ont pu convaincre qu’un cercle très limité de curieux.
Il nous a semblé plus utile et plus pratique d’évaluer le RAC-VAS, de façon indirecte mais très classique, pour relever ce défi. Il s’agit de comparer deux bras : un bras pour le test à évaluer, l’autre bras de référence. La référence reste la mesure physique, indépendante du jugement humain ; dans le cas précis, c’est l’impédance électrique du point détecté par le premier bras.
5.2 - Les tests recrutant le plus grand pourcentage de forte baisse d’impédance
Les études ont porté sur 1282 points, dont 753 ont présenté une forte baisse d’impédance (soit une moyenne de 58,7 %). Les tests décrits par Paul Nogier qui sont les plus fiables en terme de forte baisse d’impédance sont ceux qui recrutent un pourcentage de forte baisse d’impédance supérieur à 58,7 %. Il s’agit de :
- L.E.P. de Heine : 64,5 % de 186 points chez 34 sujets, confirmé par 66,6 % de 54 points chez 13 sujets,
- Bâtonnet blanc : 67 % de 173 points chez 34 sujets,
- Tirs croisés L.E.P. et bâtonnet blanc : 71 % de 147 points chez 34 sujets,
- Tirs croisés couleur 44 et bâtonnet noir : 97 % de 29 points chez 34 sujets,
- Les sept fréquences en infrarouge (« foyer ») : 64 % de 81 points chez 20 sujets,
- Le point induit par un aliment : 63,3 % de 30 points chez 25 sujets,
- La lumière polarisée unidirectionnelle : 71,4 % de 77 points chez 20 sujets,
- La lumière polarisée bidirectionnelle : 72,2 % de 36 points chez 20 sujets.
Les études ont été menées sur 423 sujets, ce qui fait une moyenne de trois points par sujet ; les détails de ces différentes études paraîtront ultérieurement.
Bien que la forte baisse d’impédance soit la référence, il nous semble important de ne plus négliger les points en hausse d’impédance, recrutés significativement lors de certains tests. Il semblerait que ces points soient l’écho d’une faiblesse du terrain, sur divers plans à préciser. Alors que les points en forte baisse d’impédance sont des témoins en relation avec une atteinte pathologique.
5.3 - Vers des études multicentriques
Nous n’avons pas eu connaissance de tels travaux menés pour évaluer le RAC-VAS ou les tests d’auriculo-médecine. Notre protocole de recherche au cabinet s’est amélioré, étude après étude. On remarquera que nous avons systématiquement juxtaposé les résultats en chiffres (habituels pour moins de 100) et en pourcentages (habituels au dessus de 100).
Nous avons précisé nos limites en indiquant les points détectés et non contrôlés. Ces « faux points » se situent dans une fourchette de 5 à 15 %. Dans les deux études sur les fréquences de Paul Nogier, faites simultanément chez les mêmes sujets, le taux de « faux points » est de 4,9 % pour les « foyers » mais s’élève à 20 % pour les fréquences seules ! Les deux études sur les fréquences FH et FB faites simultanément chez les mêmes sujets nous posent problème : 19,3 % de « faux points » pour les fréquences FH et FB, et 25 % pour la fréquence de battement. Ces taux pouvant être reliés à l’état émotionnel et de fatigue de l’opérateur, conduisent à refaire cette étude. Nous pourrons ainsi confirmer ou infirmer l’hypothèse que « les tests les moins significatifs sont également ceux où le taux de reconnaissance manuelle sont les plus faibles » !
Divers résultats obtenus par ces études sont significatifs, malgré des séries limitées. Il est donc important de les poursuivre en intégrant d’autres opérateurs expérimentés. Un comité a été constitué ; il devra élaborer un protocole destiné à des études multicentriques.
Les informations recueillies par le RAC-VAS sont valides : elles ne sont pas le fruit du hasard. Les informations recueillies par le RAC-VAS se sont pas infaillibles : elles ne peuvent donc pas être utilisées à la place de l’examen clinique classique, dont elles sont un complément très utile, à la condition que les mesures soient faites de manière académique.
Ces courtes études justifient d’être poursuivies sur de plus grandes cohortes, par une ou des études multicentriques encadrées par un protocole de meilleure qualité, destiné à éviter les biais.
Références
- Nogier P, Nogier R. L’homme dans l’oreille. Sainte-Ruffine : Maisonneuve ; 1979 ; 247.
- Rouxeville Y, Meas Y, Bossy J. Auriculothérapie, Acupuncture auriculaire. Paris : Springer Verlag France ; 2007.
- Bourdiol RJ. Eléments d’auriculothérapie. Sainte-Ruffine : Maisonneuve ; 1980.
- Nogier PFM. De l’auriculothérapie vers l’auriculomédecine. Sainte-Ruffine : Maisonneuve ; 1981.
- Rouxeville Y. Index des cours effectués par le Dr Paul Nogier du 27 février 1981 au 9 juillet 1994. Peut être consulté sur www.biblio.auriculo.fr ; 2009.
- Rouxeville Y. Acupuncture auriculaire personnalisée. Montpellier : Sauramps médical ; 2000 ;35-41,84-85,128-130.
- Rouxeville Y. Translated and edited by LeBel MR A Course in Auriculomedicine. Beverly Hills, CA (U.S.A.) : Dux Lucis Books ; 2006.
- Rouxeville Y, Meas Y. Auriculothérapie : le RAC-VAS, contrôle de sa mise en évidence. Acupuncture et Moxibustion 2008 ;7(3):239-243.
- Rouxeville Y, LeBel MR, Meas Y, Trabelsi D. Monitoring the diagnosis of auricular points : contrasting the performance of the VAS and the electrical detector. Symposium International d’Auriculothérapie et d’Auriculomédecine. Bologne ; octobre 2009.
- Rouxeville Y, LeBel MR, Meas Y, Trabelsi D. Auriculothérapie : un nouveau contrôle du RAC-VAS par détection électrique. Acupuncture et Moxibustion 2009 ;8(4):235-239.
- Romoli M. Auricular diagnosis. London : Churchill Livingstone Elsevier ; 2010.
- Terral C. Douleur et Acupuncture. Montpellier : Sauramps médical ; 2009.
Auteurs
Dr Yves Rouxeville
56601 Lanester Cedex
yves.rouxeville [AT] orange.fr
Dr Dalila Trabelsi
1053 Tunis les Berges du Lac (Tunisie)
dalila.trabelsi [AT] logica.com.tn
Marc Richmond LeBel, MD
Santa Monica CA 90405 (U.S.A.)
doctorlebel3231 [AT] hotmail.com
Dr Samy Ghattas
Le Bardo – 2000 Tunis (Tunisie)
dr.samyghattas [AT]gmail.com
Dr Yunsan Meas (Tchang Chi Cheng)
CHU Laennec – 44093 Nantes Cedex
meas.yunsan [AT] wanadoo.fr







