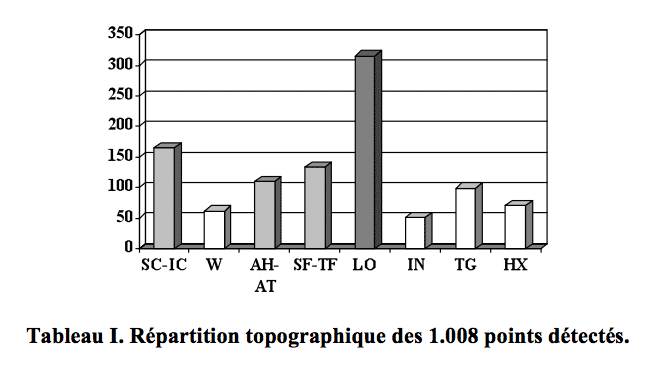
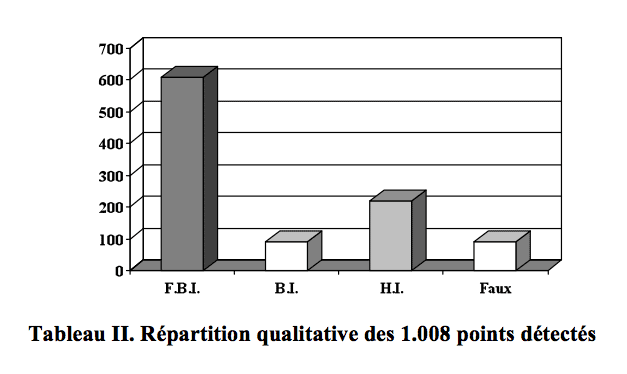
Répartition topographique et qualitative des points d’oreille détectés par auriculomédecine et contrôlés par détection électrique
Etude d'Yves Rouxeville, Yunsan Méas, Marc Richmond LeBel, Dalila Trabelsi, Pascal Vidal, Samy Ghattas, Nabil Ezzeddine, Martin Delaplace, Riadh Ben Hassouna. Publiée dans la Revue ICAMAR n°2 (mars 2011)
L’étude de 1.008 points auriculaires détectés par auriculomédecine (RAC-VAS) a permis de noter leur répartition selon les diverses régions du pavillon auriculaire. Portant sur 170 sujets, la reconnaissance des points en baisse d’impédance ou en hausse d’impédance (par rapport à leur environnement) a été chiffrée. Un appareillage adapté a permis de contrôler 82% des points reconnus par le RAC-VAS. Les auteurs relient les variations d’impédance du point d’oreille à leur tonalité autonome.
Mots clés : auriculomédecine – pavillon de l’oreille – baisse d’impédance – hausse d’impédance – système nerveux autonome.
Références
- Nogier PFM. De l’auriculothérapie vers l’auriculomédecine. Sainte-Ruffine: Maisonneuve; 1981.
- Rouxeville Y. Index des cours effectués par le Dr Paul Nogier du 27 février 1981 au 9 juillet 1994. Peut être consulté sur www.biblio.auriculo.fr ; 2009.
- Rouxeville Y. Acupuncture auriculaire personnalisée. Montpellier: Sauramps médical; 2000; 35-41, 84-85, 128-130.
- Nogier R. Introduction pratique à l’auriculomédecine. La photoperception cutanée. Bruxelles: Haug international; 1993.
- Rouxeville Y, Meas Y. Auriculothérapie : le RAC-VAS, contrôle de sa mise en évidence. Acupuncture et Moxibustion 2008;7(3): 239-243.
- Rouxeville Y, LeBel MR, Meas Y, Trabelsi D. Monitoring the diagnosis of auricular points: contrasting the performance of the VAS and the electrical detector. Symposium International d’Auriculothérapie et d’Auriculomédecine. Bologne; octobre 2009.
- Rouxeville Y, LeBel MR, Meas Y, Trabelsi D. Auriculothérapie : un nouveau contrôle du RAC-VAS par détection électrique. Acupuncture et Moxibustion 2009;8(4): 235-239.
- Rouxeville Y, LeBel MR, Meas Y, Trabelsi D, Ghattas S. Bilan de deux années d’évaluation des tests d’Auriculo-Médecine décrits par Paul Nogier (versus détection électrique). Acupuncture & Moxibustion 2010;9(3): 188-195.
- Rouxeville Y, Courty D, Meas Y, Bécu P, Gesbert A, LeBel MR. Hypothèses sur la détection électrique différentielle du point d’oreille. Revue ICAMAR n°1 (octobre 2010) – www.icamar.org
- Terral C. Douleur et Acupuncture. Montpellier: Sauramps médical; 2009.
- Romoli M. Agopuntura Auricolare. Torino: Utet; 2003.
- Nogier PFM. Traité d’auriculothérapie. Moulins-lès-Metz: Maisonneuve; 1969.
- Rouxeville Y, Meas Y, Bossy J. Auriculothérapie, Acupuncture auriculaire. Paris: Springer Verlag France; 2007.
- Rouxeville Y. Approche du dilemme cause ou conséquence en auriculothérapie et en auriculomédecine. Annales du GLEM 1996 (16-20).
- Rouxeville Y, Méas Y, LeBel MR, Trabelsi D, Ghattas S, Vidal P, Delaplace M. Contrôle par détection électrique des points auriculaires détectés par une projection colorée. A paraître dans ICAMAR.
- Meas Y, Rouxeville Y. L’auriculothérapie au Centre Hospitalier Universitaire de Nantes. ICAMAR n°1.
- Quaglia Senta A. Le système sympathique en acuponcture chinoise. Sainte-Ruffine: Maisonneuve; 1976.
Auteurs
Dr Yves Rouxeville (56601 Lanester)
Responsable d'enseignement au Module d'Auriculothérapie (DIU d'Acupuncture, Faculté de Médecine de Nantes)
Responsable d'enseignement au C.E.C. d'Auriculothérapie (Faculté de Médecine de Sfax)
Membre d’AuriculoMedicine and AuriculoTherapy Academy (AMATA).
Médecin expert d’Auriculo. Sans Frontières.
Dr Yunsan Meas, alias Tchang Chi Cheng (44000 Nantes)
Praticien Hospitalier au CETD du CHU de Nantes
Doctorant et chercheur au Laboratoire de Psychologie "Education, cognition, développement" (EA 3259),
Directeur de la commission d'Acupuncture auriculaire de la FAFORMEC.
Membre d’Auriculomedicine and Auriculotherapy Academy (AMATA).
Enseignant au C.E.C. d'Auriculothérapie (Faculté de Médecine de Sfax)
Médecin expert d’Auriculo. Sans Frontières.
Dr. Marc Richmond LeBel (CA 90405 Santa Monica, U.S.A.)
OMD, HMD, CA,
Membre de l’American College for Advancement in Medicine et de l’American Academy of Pain Management,
Membre d’Auriculomédecine and Auriculotherapy Academy (AMATA).
Médecin expert d’Auriculo. Sans Frontières.
Dr Dalila Zeghal-Trabelsi (1053 Tunis les Berges du Lac, Tunisie)
Médecin Auriculothérapeute, Homéopathe, Ostéopathe et Mésothérapeute.
Médecin expert d’Auriculo. Sans Frontières.
Dr Pascal Vidal (75014 Paris)
Médecin Auriculothérapeute, Acupuncteur et Homéopathe
Médecin expert d’Auriculo. Sans Frontières.
Dr Samy Ghattas (2000Tunis le Bardo, Tunisie)
Médecin Auriculothérapeute, Acupuncteur, Mésothérapeute, Phytothérapeute Homéopathe.
Docteur Nabil Ezzeddine (7000 Bizerte, Tunisie)
DESS Médecine du travail, DESS Dommage corporel, Acupuncture, Homéopathie, Phytothérapie, Mésothérapie, Réflexologie faciale.
Dr Martin Delaplace (78100 St Germain en Laye)
Médecin Auriculothérapeute, Homéopathe, Médecin du travail,
Maîtrise de Neurosciences,
D.U. de Thérapies Comportementales,
Médecin expert d’Auriculo. Sans Frontières.
Docteur Riadh Ben Hassouna (2013 Ben Arous, Tunisie)
Auriculothérapie, Mésothérapie, Homéopathie, Phytothérapie.
N.B. Lorsque cet article sera référencé, les auteurs seront annoncés de la façon suivante : Rouxeville Y, Méas Y, LeBel MR, Trabelsi D et al. C’est l’habitude quand il y a plus de quatre signataires.